Liberman wat heb je er an
- Gegevens
- Hoofdcategorie: behandelingsvorm
- Gemaakt op maandag 11 augustus 2008 08:00
- Laatst bijgewerkt op zaterdag 22 juni 2019 14:11
- Gepubliceerd op woensdag 11 oktober 2006 00:00
- Hits: 11553
 Patiënten die getroffen worden door een psychose, komen te vaak in een isolement terecht. Een psychiatrische ziekte zoals een psychose is een onbegrepen ziekte, zelfs voor de experts. Je kunt een dergelijke ziekte niet waarnemen als een gebroken been of als een griep. De verschijnselen van een psychose kunnen voor patiënten beangstigend en vervreemdend zijn. Hun gedrag wordt door familie etc. als onaangepast ervaren. De verschijnselen van een psychose zijn niet van voorbijgaande aard. Voor patiënten is het moeilijk uit te leggen wat er aan de hand is. De reacties van de naaste omgeving van de patiënt, zijn machteloos van aard. Op den duur verschralen de contacten met familie vrienden en anderen in de maatschappij. afgezien van de psychose is het in een isolement geraken, een tweede ramp die patiënten met een psychose overkomt.
Een psychose is te beschouwen als een handicap die blijvend is. Net zoals een herseninfarct, een hartaanval, een grote hoeveelheid chemokuren is er een revalidatie nodig. Je moet leren met je psychose om te gaan. In geval van een psychose komt daarbij ook nog dat je opnieuw je plaats moet vinden in je familie, tussen je vrienden en in de maatschappij. Je moet rehabiliteren.
Robert Paul Liberman
Patiënten die getroffen worden door een psychose, komen te vaak in een isolement terecht. Een psychiatrische ziekte zoals een psychose is een onbegrepen ziekte, zelfs voor de experts. Je kunt een dergelijke ziekte niet waarnemen als een gebroken been of als een griep. De verschijnselen van een psychose kunnen voor patiënten beangstigend en vervreemdend zijn. Hun gedrag wordt door familie etc. als onaangepast ervaren. De verschijnselen van een psychose zijn niet van voorbijgaande aard. Voor patiënten is het moeilijk uit te leggen wat er aan de hand is. De reacties van de naaste omgeving van de patiënt, zijn machteloos van aard. Op den duur verschralen de contacten met familie vrienden en anderen in de maatschappij. afgezien van de psychose is het in een isolement geraken, een tweede ramp die patiënten met een psychose overkomt.
Een psychose is te beschouwen als een handicap die blijvend is. Net zoals een herseninfarct, een hartaanval, een grote hoeveelheid chemokuren is er een revalidatie nodig. Je moet leren met je psychose om te gaan. In geval van een psychose komt daarbij ook nog dat je opnieuw je plaats moet vinden in je familie, tussen je vrienden en in de maatschappij. Je moet rehabiliteren.
Robert Paul Liberman
 ontwierp tussen 1980 en 1990, een training voor patiënten die een psychose hebben ondergaan. Met deze training stimuleerde hij hen vaardigheden te te gebruiken, waarmee zij zich beter kunnen redden met hun psychotische stoornis, in en buiten de beschermde omgeving van een psychiatrisch ziekenhuis. De belangrijkste van deze vaardigheden zijn, het leren herkennen van waarschuwingssignalen die duiden op een naderende psychose, de werking en bijwerking van de medicatie en hulp zoeken bij een bekende en hulpverlener.
ontwierp tussen 1980 en 1990, een training voor patiënten die een psychose hebben ondergaan. Met deze training stimuleerde hij hen vaardigheden te te gebruiken, waarmee zij zich beter kunnen redden met hun psychotische stoornis, in en buiten de beschermde omgeving van een psychiatrisch ziekenhuis. De belangrijkste van deze vaardigheden zijn, het leren herkennen van waarschuwingssignalen die duiden op een naderende psychose, de werking en bijwerking van de medicatie en hulp zoeken bij een bekende en hulpverlener.
Deze vorm van training is ontstaan als logisch vervolg op de sluiting van grote psychiatrische ziekenhuizen in de V.S. in de zestiger jaren van de vorige eeuw. Historisch perspectief:
Mede door de invloed van publicaties, over de hospitaliserende effecten van grote psychiatrische ziekenhuizen , (zie Asylums van Goffman, 1961) werden in de V.S. in de jaren zestig van de vorige eeuw, psychiatrische patiënten, na tientallen jaren verblijf in psychiatrische ziekenhuizen, zonder enige voorbereiding, naar de maatschappij verhuisd.
Goffman had in zijn publicatie Asylums geconcludeerd dat het initiatiefverlies, de inactiviteit, en energieverlies van de psychiatrische patiënten in de ziekenhuizen deels een gevolg was van de wijze waarop patiënten en medewerkers in een bepaald keurslijf gedwongen werden. De psychiatrische ziekenhuizen droegen dus deels bij aan de problemen van de patiënten, aldus Goffman.
Zoals vaak is de politieke en maatschappelijke reactie op een dergelijk conclusie, ongenuanceerd. Dan maar patiënten buiten het psychiatrisch ziekenhuis plaatsen. Ondanks dat er gewaarschuwd werd voor de kwetsbaarheid van psychiatrische patiënten, volgden in de hele V.S. sluitingen van klinische plaatsen voor patiënten.
Dat de maatschappelijke steunsystemen onvoldoende kennis, vaardigheid, capaciteit en financiële middelen hadden, deze patiënten op te vangen, daar werd niet bij stilgestaan.
Psychiatrische ziekenhuizen die afdelingen moesten sluiten en maatschappelijke hulpverlening, die patiënten, moesten begeleiden, bij hun terugkomst in de samenleving, werkten catastrofaal langs elkaar heen.
In de grote psychiatrische ziekenhuizen van die tijd hadden patiënten, tot dan toe strikt afgeschermd van de maatschappij geleefd, in een strak opgelegd dagritme. Dat hun sociale en maatschappelijke vaardigheden, zoals zelf beslissingen nemen en keuzes maken, niet werden aangesproken had Goffman goed gezien. Hij had echter beter kunnen formuleren dat deze vaardigheden te weinig werden aangesproken.
Psychiatrische patiënten waren veelal gedwongen opgenomen zonder dat hun enige uitleg verschaft was over de reden van hun opname en voelden zich veelal opgesloten. De artsen en verpleegkundigen in de ziekenhuizen meenden dat zij niet teveel met de patiënten over hun ziekte moesten praten of uitleggen. Men veronderstelde dat het herstel- en leervermogen van patiënten die een psychose hebben doorgemaakt gering is. Uitleg zou meer kwaad dan goed doen omdat patiënten hier alleen onrustig van zouden worden. Hoewel men in de ziekenhuizen van destijds, goed gezien heeft dat patiënten met een aanleg voor psychose, daardoor minder stress aankunnen bij algemene dagelijkse dingen, was ook hier de reactie: "dan bepalen wij wel wat goed voor u is", veel te betuttelend. Het gevolg van de verhuizing naar de maatschappij was voor de patiënten ernstig. De eerste patiënten die de psychiatrische ziekenhuizen verlieten, belandden letterlijk en figuurlijk in de kou. Hetgeen niet vreemd is omdat patiënten die een psychose hebben ondergaan, moeite hebben, te erkennen dat ze kwetsbaar zijn. Wanneer zich problemen voordoen vinden zij het moeilijk hulp te zoeken bij vrienden, familie laat staan een hulpverlener. Zij vinden het bovendien moeilijk hun medicatie te blijven slikken. Wanneer een hulpverlener contact zoekt en een afspraak probeert te maken, ervaren zij dit als opgelegd. Wanneer zij dan toch hulp vragen gebeurt dit vaak niet adequaat. Als zij niet al opnieuw onrustig en geagiteerd raken, vluchten zij in terugtrekgedrag, geven zich over aan hun hallucinaties, wanen etc.

Patiënten verloren door hun onaangepaste gedrag, hun woning en uitkering en belandden als zwervers op straat. Patiënten die een delict pleegden, belandden in gevangenissen.
 Het duurde tussen de tien en 20 jaar voordat men tot het inzicht kwam dat het simpelweg sluiten van psychiatrische ziekenhuizen, niet werkte en meer ellende voor patiënten betekende dan men ooit had verwacht. Men begon men met het ontwikkelen van een voorzieningen- pakket, waarin naast aandacht voor de medische zorg voor psychiatrische patiënten, ook de psycho- sociale benadering een steeds grotere aandacht verwierf. Patiënten kwamen niet zelf naar de hulpverlening men moest een handreiking doen. De term outreachment raakte ingeburgerd naast andere termen zoals casemanagement, bemoeizorg, sociale vaardigheden, efficacy en copingstrategieën. Men bracht deze nieuwe ontwikkelingen samen onder de noemer rehabilitatie: het weer onderbrengen van de patiënt in zijn "habitat" ofwel woon/leef omgeving Globaal mondde dit uit in twee rehabilitatie benaderingen: de probleemgerichte benadering van Liberman en de ontwikkelingsgerichte benadering van Anthony en Farkas(1979). In dit artikel komen wij later op de ontwikkelingsgerichte benadering terug.
Wat wil Liberman psychiatrische patiënten leren?
Het duurde tussen de tien en 20 jaar voordat men tot het inzicht kwam dat het simpelweg sluiten van psychiatrische ziekenhuizen, niet werkte en meer ellende voor patiënten betekende dan men ooit had verwacht. Men begon men met het ontwikkelen van een voorzieningen- pakket, waarin naast aandacht voor de medische zorg voor psychiatrische patiënten, ook de psycho- sociale benadering een steeds grotere aandacht verwierf. Patiënten kwamen niet zelf naar de hulpverlening men moest een handreiking doen. De term outreachment raakte ingeburgerd naast andere termen zoals casemanagement, bemoeizorg, sociale vaardigheden, efficacy en copingstrategieën. Men bracht deze nieuwe ontwikkelingen samen onder de noemer rehabilitatie: het weer onderbrengen van de patiënt in zijn "habitat" ofwel woon/leef omgeving Globaal mondde dit uit in twee rehabilitatie benaderingen: de probleemgerichte benadering van Liberman en de ontwikkelingsgerichte benadering van Anthony en Farkas(1979). In dit artikel komen wij later op de ontwikkelingsgerichte benadering terug.
Wat wil Liberman psychiatrische patiënten leren?
Liberman moedigt psychiatrische patiënten aan een overlevingsstrategie toe te passen, waarbij patiënten samen praktische dingen oefenen, zoals: informatie verwerven en delen over hun psychose en hoe je met de medicijngebruik, hun werking en bijwerking, omgaat. Belangrijk is ook dat Liberman patiënten leert, hoe ze de stress van alledag de baas kunnen blijven. Hoe pak je een probleem aan? Hoe schakel je familie, vrienden, helpers en hulpverleners hierbij in? Van welke hulpmiddelen kun je gebruik maken bij het oplossen van financiële perikelen en het vinden van dag- en vrije tijdsbesteding? Hoe werkt de Libermantraining?
Libermantraining wordt aangeboden in hapklare brokken, zogenaamde cursus-modules. In deze cursussen worden aan de hand van dagelijks voorkomende problemen, mogelijke oplossingen getraind. De te leren stof wordt in een bepaalde volgorde aangeboden.
Liberman baseert zijn training op het onderzoek dat door Albert Bandura is verricht naar de ontwikkeling van het vertrouwen van personen, taken adequaat te kunnen verrichten. Albert Bandura stelt op grond van zijn onderzoek dat personen eerder tot het uitvoeren van taken komen wanneer zij het vertrouwen hebben deze taken aan te kunnen.
In het geval van patiënten die, hebben ervaren hoe ee psychose hen heeft overvallen, is het vertrouwen, dat zij een psychose kunnen voorkomen laag. Hun angst voor terugval, verlamt hen als het ware. Daarbij komt dat er veel maatschappelijk onbegrip en afwijzing is . Wat weer leidt tot schaamte en zich terugtrekken. Bijgevolg zullen patiënten weinig actie ondernemen die een psychose kan voorkomen.
Wanneer je echter weet dat een aantal slapeloze nachten de kans op een psychose vergroot en dat dit melden bij een arts de kans vergroot dat aan de slapeloosheid iets aan gedaan kan worden, zul je veel eerder besluiten hulp te zoeken. Patiënten worden in Liberman training dan ook gestimuleerd dagelijks een lijst bij te houden van signalen die iets zeggen over hoe het met hen gaat. Daarnaast worden zij gestimuleerd deze lijst met anderen te bespreken.
Het bespreken van waarschuwingssignalen wordt geoefend door rollenspel waarbij veel positieve feedback wordt gegeven bij elke stap in de goede richting. Deze manier van werken is gebaseerd op de sociale leertheorie. Wanneer je anderen iets voor ziet doen wat werkt, ben je zelf eerder geneigd deze vaardigheid te imiteren.
In elke Liberman bijeenkomst wordt systematisch gebruik gemaakt van zoveel mogelijk didactische technieken om een optimaal leerresultaat te bereiken.
Een Liberman bijeenkomst, bestaat uit een inleiding door een trainer en videovoorbeelden die gevolgd worden door rollenspel. Dagelijkse problemen worden bijvoorbeeld toegelicht en uitgewerkt aan de hand van vele voorbeelden die door de patiënten worden aangedragen, gevolgd door vragen en rollenspel. Mogelijke problemen worden met behulp van vragen, formulieren en lijsten systematisch in kaart gebracht. patiënten leren hoe zij waarschuwingssignalen bij zichzelf kunnen observeren en anderen zoals hulpverleners, familie en helpers kunnen waarschuwen.
Vanaf de jaren negentig worden de Liberman methoden in Nederland breed toegepast in de GGZ. Heb je daar iets aan?
Alhoewel ik niet voor de patiënten kan spreken, viel mij vooral op dat alle patiënten weinig problemen hadden over hun ziekte te vertellen en na te denken. Enkele patiënten. Dan spreek ik van 1% waren niet in staat de training vol te houden. Voorheen had ik ervaring opgedaan met sociale vaardigheidstraining zoals Goldstein training. Daar hadden de meeste patiënten behoorlijke problemen met rollenspel. Te confronterend. Opvallend was dat ik dit tijdens de Liberman training veel minder bespeurde, ondanks dat het om dezelfde doelgroep met overeenkomstige ernstige problematiek ging, Ik vermoed dat dit komt doordat het bij Libermantraining rechtstreeks gaat om de problemen waar patiënten mee zitten. Bij Goldsteintraining gaat het om vaardigheden zoals een praatje maken en opkomen voor je zelf, zonder dat het rechtstreeks gaat om de psychotische problemen waar patiënten mee zitten.
De verklaring die ik heb waarom het patiënten beter afgaat bij rollenspel is, dat alle patiënten van zichzelf weten, welke moeilijkheden zij hebben en tijdens de bijeenkomsten ervaren, dat zij allemaal worstelen met dezelfde problemen. Zij hebben vrijwel allemaal slaapproblemen in een periode dat het slechter met hen gaat. Zij hebben vrijwel allemaal last van de bijwerkingen van de antipsychotische medicatie. In het bespreken daarvan met hun arts, zien zij dat zij niet meer alleen staan en voelen zich daardoor gesterkt. Zij leren van elkaar doordat zij zien en horen hoe anderen problemen met hun hulpverlener bespreken.
Kortom tijdens de Libermantraining gaat het om de dagelijkse ervaringen en zorgen van de patiënten zelf en wordt een oplossing gevonden en geoefend.
Een belangrijk voordeel van de Liberman modules is dat het een systematische bundeling is van ervaringskennis. Kennis die opgedaan is door het trainen van sociale vaardigheden bij patiënten met een psychose, kennis over bijwerkingen van antipsychotische medicatie en de terechte bezwaren die patiënten hiertegen hebben. Tegenwoordig is er ook een helder onderscheid tussen symptomen van psychose en de blijvende restverschijnselen.
Te prijzen in de trainingsmethoden van Liberman is, dat men voor dat men aan een training begint, een pré-test maakt, waar het kennisniveau van bijwerkingen van medicijnen en waarschuwingssignalen die een terugval aankondigen, wordt gemeten. De training wordt afgesloten met een post-test. Dus je weet in ieder geval of je als deelnemer wat opgestoken hebt van de cursus. Belangrijker is, dat psychiatrische patiënten die een trainingsmodule van Liberman gevolgd hebben, de vaardigheden die ze geleerd hebben, in de praktijk ook toepassen en minder terugvallen in een psychose of depressie dan patiënten die een dergelijke training niet hebben gevolgd. Is er wetenschappelijk onderzoek gedaan?
Volgens de Nederlandse vertalers P. Bervoets c.s.(1997) van o.a. "Symptom Management module" van Liberman, zijn deze vormen van psychosociale behandeling stevig verankerd in empirisch onderzoek; tal van klinische onderzoeken in de Verenigde Staten, Italie, en Zwitserland wijzen uit dat mensen die bijvoorbeeld geschoold zijn in de vaardigheden voor zelfstandigheid en sociale omgang tot een betere maatschappelijke aanpassing komen en minder terugvallen. volgens het Trimbos instituut komt uit uit diverse buitenlandse RCT’s (randomized controlled trial) naar voren dat deze module effectief is als het gaat om een toename van kennis en vaardigheden, sociaal functioneren en vermindering van terugval/heropname. In Nederland is echter nog onvoldoende onderzoek gedaan naar de effectiviteit. De Liberman modules zijn opgenomen in de Richtlijn Schizofrenie (2012); aanbevolen wordt om de toepassing ervan samen te laten gaan met goede trials, omdat de evidentie nog beperkt is. Van de probleemgerichte benadering van Liberman weten we dat Liberman in zijn hoedanigheid als hoogleraar in de psychiatrie, de gebreken van zijn pappenheimers goed meent te kennen, te weten wat goed voor hen is en daar een door hem ontworpen cursus voor heeft ontworpen. Enkele persoonlijke ervaringen als trainer:
In 1999 zijn wij (een negental psychiatrisch verpleegkundigen, 2 psychologen, 1 psychiater) en 3 groepen patiënten begonnen met de invoering van een Liberman-module. " Omgaan met psychotische symptomen" . Wij hadden hier alle redenen toe. De setting betreft een klinische setting, waar psychiatrische patiënten, door middel van woon-begeleiding zich voorbereiden op een grotere vorm van zelfstandigheid zoals wonen binnen een RIBW setting, BZW, of zelfstandig wonen.
De meeste patiënten hebben een of meer ingrijpende psychoses doorgemaakt. Bij velen is er sprake van ernstige restverschijnselen zoals: hallucinaties, wanen, terugtrekgedrag, initiatief-, energie- geheugen-, en concentratieverlies. Allen gebruiken antipsychotica en ervaren forse bijverschijnselen.
Dingen die in de Libermantraining voor patiënten van belang worden geacht, zijn kennis hebben over hun aandoening en over de medicatie die zij gebruiken. De Libermanmodule omgaan met psychotische symptomen en omgaan met antipsychotische medicatie, leek ons daarom een uitkomst en mogelijkheden te bieden, deze patiënten beter van dienst te kunnen zijn.
Een psychose is niet te vergelijken met een lichamelijke ziekte, waarvan je weet welke hinder je ondervindt en daarom het initiatief neemt naar een arts te gaan. De omgeving van patiënten met een psychose, is in dit geval degene die een arts inschakelt en de patiënt overhaalt.
Dat komt omdat een aandoening zoals een psychose moeilijk vast te stellen is, zeker in het begin. Nog moeilijker is het door je zelf te detecteren. Daarbij komt dat het ook relatief een zeldzame kwaal is. De kans dat je het ooit bij iemand in je omgeving hebt waargenomen is klein. Dat maakt ook dat het volgende besef bij patiënten weinig voorkomt. "Hé ik wordt wat psychotisch dus laat ik maar eens naar de dokter gaan. Die heeft vast wel een medicijn hiervoor." Als patiënt heb je meestal niet zelf het initiatief genomen naar een arts te gaan. Het artsenbezoek en de medicatie zijn je min of meer opgedrongen. Dan begint het volgende probleem.
De medicatie werkt, werkt matig of werkt niet. Bij een psychose werkt de medicatie wanneer de patiënt door de medicatie rustiger wordt, beter slaapt, zich weer beter kan concentreren op het leven van alledag en in staat is de draad van dit leven weer op te pakken. Het probleem wat zich hierbij voordoet is dat patiënten niet zelf besloten hebben deze medicatie te gebruiken.
Om te komen tot medicatie die tenminste voor je gevoel een beetje werkt is een wederkerige relatie en communicatie met een arts nodig. Echter patiënten hebben niet zelf de conclusie getrokken met een probleem naar een arts te gaan. Daarbij komt dat een psychose wanneer deze eenmaal geluwd is, lijdt tot initiatiefarmoede, energieverlies en besluiteloosheid. Patiënten hebben niet het besef dat zij de hulp van een arts nodig hebben. wanneer zij dit besef wel hebben, missen zij het initiatief hiertoe. Tegenwoordig denken wij, dat wanneer je in een vroeg stadium een naderende psychose herkent, dat het makkelijker en effectiever te behandelen is dan wanneer een psychose in volle hevigheid toeslaat.
Het is dus voor een patiënt belangrijk, de eerste signalen van een naderende psychose te herkennen en nog belangrijke is het, dat hij of zij dan hiervoor hulp zoekt. Libermantraining haakt hier op in.
Echter patiënten hebben ook niet zelf besloten naar Liberman training te gaan. Wanneer zij eenmaal door hun behandelaar overtuigd zijn, het te proberen, is het zeker in het begin voor hen moeilijk vol te houden. Een Liberman training is niet te vergelijken met een typecursus waarvan je zelf hebt besloten hebt het aan te gaan en vol te houden. Een goede raad: Maak niet dezelfde fouten als wij
Eigenwijs als we waren maar ook vanwege een combinatie van middelengebrek en Hollandse zuinigheid, volgde alleen de psychiater de opleiding die bij de module: omgaan met psychotische stoornissen hoorde. We namen niet echt de tijd ons te laten trainen door degene die de training wel had ondergaan maar begonnen na wat leeswerk met drie groepen die allen 1 keer per week bij elkaar kwamen. Al doende leert men, dachten wij. Liberman verkondigt immers niets nieuws. Hij heeft alleen alles nog eens systematisch bij elkaar gezet. Inmiddels zijn we er achter dat de voorbereiding van de trainers intensiever moet en volgen alle trainers een training of hebben deze ondergaan. Libermantraining blijkt geschikt voor patiënten die een psychose hebben ondergaan
De afgelopen jaren overziend zijn de Libermangroepen:(Omgaan met psychotische symptomen, omgaan met antipsychotische medicatie en omgaan met vrije tijd), een succes gebleken. Aan nagenoeg alle patiënten kon de leerstof aangeboden worden en bleken er duidelijke leerresultaten. Patiënten werden door de manier en de aard van training vaardiger in overleg zoals zaken als medicatie-inname en hoe stress en een nieuwe psychose te voorkomen. Voldoende trainers leidt tot continuïteit:
De organisatie van goed lopende Libermangroepen bleek afhankelijk van het aantal trainers per groep. In de klinische setting bleken vier minimaal drie trainers per groep een goede garantie voor een wekelijkse training die bijna alle weken van het jaar zonder onderbreking doorliep. Een trainingsgroep moest voortijdig gestaakt worden daar de twee trainers niet in staat bleken de groep continu te draaien. Inmiddels is betreffende groep weer opgestart. Waaraan moet een trainer voldoen?
Libermantraining kan uitgevoerd worden door verpleegkundigen, behandelaren, vormingswerkers mits zij een opleiding tot Libermantrainer hebben gevolgd. Trainers moeten naast didactische en therapeutische vaardigheden ook beschikken over organisatorische vaardigheden. Het een plaatsgeven van deze vorm van therapie in een organisatie, is minstens even belangrijk als een stabiele doorgang van alle therapieen. Dit laatste is vooral belangrijk wanneer directie en management nog onvoldoende voorwaarden scheppen voor een dergelijke training. Hoe staat het met de kwaliteit van Libermantraining?
De liberman module is een gedegen stuk vakwerk van iemand die veel weet van de problematiek waar psychiatrische patiënten mee worstelen. Aan alles lijkt gedacht. Eindelijk is er een doorwrocht leerplan om de kennis over psychotische symptomen, bijwerkingen van medicatie en hoe hiermee om te gaan, degelijk aan patiënten over te brengen. De trainer en de deelnemers worden als het ware bij de hand genomen. Deze werkwijze heeft tot Liberman, binnen de psychiatrie ontbroken. patiënten worden in systematisch contact gebracht met ervaringskennis die in de loop der jaren over symptomatologie en waarschuwingssignalen is opgedaan. Tijdens de cursus moeten patiënten actief meedenken over hun problematiek door middel van videovoorbeelden, vraag en antwoordsessies en rollenspel. Achteruit leunen is er niet bij. Voortdurend wordt ook een appèl op de deelnemers gedaan hun probleem te zien als hanteerbaar. Het optreden van waarschuwingssignalen, wordt niet alleen in verband gebracht met ziekte maar ook met dagelijkse stress, die aangepakt kan worden. Hiervoor worden probleem- oplossingsstrategieën aangereikt en worden zij aangemoedigd zelf een helper te vinden die hun probleem met hen kan delen. Helpt de Helper?
De "helper"is niet een professionele hulpverlener zoals verpleegkundige, psychiater of psycholoog. Liberman schakelt hierbij familieleden van de patiënt in. Bijvoorbeeld vader of moeder, broer etc. Een aantal patiënten uit onze groep had problemen familieleden in te schakelen. De reden hiervoor was dat zij hun familieleden niet wilden belasten met hun ziekte. Voor deze patiënten werden vrijwilligers gezocht. Ondanks dat patiënten ook naar deze vrijwilligers een zeker schroom uitten over hun problematiek te praten, bleek toch een zeer positief effect.
Patiënten worden door de vrijwilligers niet alleen gezien alleen als patiënten gezien maar als individuen die actief aan het voorkomen en oplossen van hun problemen werken. Het gevolg hiervan is dat een belangrijk deel van het isolement gevormd door schaamte, werd doorbroken. Libermantraining geeft meer grip:
Door de concreetheid van de werkwijze, wordt de problematiek waar de patiënten mee geconfronteerd worden, tastbaarder en minder abstract. Zij krijgen als het ware woorden hun probleem aan anderen maar ook aan zichzelf te omschrijven.
Door de helper houdt een behandelaar meer rekening met de wensen van zijn patiënt :
Met name het probleem blijvende inname van medicatie, wordt doordat er ook buiten de professionele hulpverlener, over gepraat mag worden, een minder taboe onderwerp. Patiënten krijgen bijvoorbeeld steun van hun helper in hun streven naar zo weinig mogelijk medicatie of in ieder geval medicatie met zo weinig mogelijk bijwerkingen en zoveel mogelijk positieve werking naar het voorkomen en terugdringen van de psychose. De professionele hulpverlener ziet zich hierdoor geplaatst tegenover een sterker front en is hierdoor geneigd zich soepeler op te stellen. De patiënt kan meer de meningen toetsen, raakt beter geïnformeerd, hetgeen er toe kan leiden dat zijn neiging de medicatie af te bouwen, juist afneemt. Het streven naar een adequatere medicatie kan hierdoor juist toenemen.
Hoe belangrijk is de helper wanneer het mis gaat met de patiënt?
Onze ervaringen zijn hier gemengd positief over. Positief is de konstatering dat de helper, wanneer het mis dreigde tegaan vrijwel als eerste door de patiënt in vertrouwen werd genomen.
Bij heropnames bleven helper en patiënt contact met elkaar houden.
In een geval bleek de helper de enige te zijn met wie een patiënt nog contact wilde toen zij psychotisch werd. Via de helper werd de hulpverlening steeds geïnformeerd over het afglijden. Pogingen deze patiëntente motiveren tot contact zoeken met de hulpverlening stuitten echter op heftig verzet.
Doordat de helper de behandelaar echter voorzag van een continue stroom van informatie over de toestand van patiënte, werd duidelijk dat er steeds meer sprake was van maatschappelijke teloorgang. Hoewel met veel moeite werd uiteindelijk een rechterlijke machtiging verkregen en werd patiënte gedwongen opgenomen. Tot zover de positieve ervaringen met de Libermanmodule. Enkele kritische noten moeten echter ook gezongen worden. Enkele punten van kritiek:
De methode is in zijn concreetheid naïef te noemen. Liberman, houdt onvoldoende rekening met de algemeen gedeelde ervaring, dat kennis en vaardigheden die in een cursus worden opgedaan, voor chronisch psychiatrische patiënten moeilijk toepasbaar zijn in situaties buiten de cursusgroep en in de regel niet lang plegen te beklijven. De training houdt tevens onvoldoende rekening met de emotionele weerstand die bij patiënten leeft hun problemen met belangrijke anderen te delen. Deze weerstand heeft enerzijds te maken met het feitelijk niet kunnen of willen accepteren dat de kans op een hernieuwde psychose voortdurend aanwezig is en anderzijds wil men de vrienden, familie of helpers niet belasten met hun persoonlijke problematiek. Deze schroom wordt nog verder gevoed door de omgeving, die na jarenlang geconfronteerd te zijn, met ernstige problematiek, ook wel eens over wat anders wil praten en dit op allerlei manieren aan de patiënt duidelijk maakt.
Een ander nadeel van de training is de argeloze onbevangenheid waarmee de patiënten beleerd worden. Weliswaar probeert men de patiënten zonder omwegen en met open vizier duidelijk te maken wat de waarschuwingssignalen van een naderende psychose kunnen zijn maar tegelijkertijd worden patiënten geconfronteerd met een pedante drammerige trainingsmethode, die de wijsheid in pacht meent te hebben maar waarvan voor de patiënt het nut nog bewezen moet worden.
De doelgroep van de Libermanmodules is te breed geformuleerd. M.a.w. de beperkingen zijn nog niet duidelijk omschreven. Libermantraining is in zekere zin ook bedreigend. Liberman noemt dit probleem niet in de overigens vrij uitgebreide handleiding voor de trainer.Een aantal patiënten, waarmee ik werkte, ervaarde tijdens vraag en antwoordsessies, waarin ze zagen dat anderen worstelden met de materie, flashbacks, herbelevingen en angstgevoelens dat ze zouden terugvallen. Ook een rollenspel waarin een patiënte aan een helper moest raadplegen over ervaren waarschuwingssignalen werd als moeilijk ervaren omdat betreffende patiënt alleen door het naspelen vreesde terug te vallen. Dit probleem werd ons duidelijk doordat wij te maken hadden met een verbaal sterke groep, die deze overigens heel voor de hand liggende angsten onder woorden wist te brengen. Niet alle patiënten echter, zijn in staat tot het onder woorden brengen van deze sterke angsten die ze ervaren tijdens het werken met Liberman modules. Anderhalf jaar na de Libermantraining:
Van een Libermangroep van 8 patiënten zijn inmiddels 5 patiënten met ontslag naar huis. Het contact met de helper wordt vanuit de kliniek begeleid. Dit om te voorkomen dat dit contact in de overgang naar een ambulante behandelsituatie verloren gaat.
Op een na hebben alle patiënten uit deze Libermangroep een helper gevonden. 3 van de 7 helpers zijn vrijwilligers die werden geworven via een advertentie in een locaal blad. De anderen zijn moeders en schoonmoeders. Opvallend is dat alle helpers vrouw zijn.
Opvallend is dat de patiënt waarvoor geen helper gevonden werd na zijn onslag na enkele keren plotseling wegbleef uit de Libermantraining en vrij snel daarna alle contact met de ambulante hulpverlening verbrak, geen medicatie meer nam, en hierna psychotisch werd. Aleen de ouders hadden nog contact. Dit gebeuren werd bij de Libermantrainers pas bekend toen wij bezig waren met het plannen van een terugkomdag voor de helpers en hierbij contact zochten met de ambulante hulpverlening en de ouders van betreffende patiënt.
Om te voorkomen dat hulpverleners te laat op de hoogte zijn van crisissituaties bij patiënten is het belangrijk dat een van ambulante hulpverleners alle contacten van de patiënt met de hulpverlening voortdurend aanstuurt. Deze ambulante behandelaar moet op de hoogte zijn van wanneer en waar de patiënt een Libermantraining heeft gevolgd en welke waarschuwingssignalen belangrijk zijn voor de individuele patiënt.
Ideaal zou zijn wanneer er in de overgangsperiode van klinisch naar ambulant, een aantal maanden een regelmatig contact is tussen ambulante hulverlener, klinische hulpverlener libermantrainer en patiënt. Niet alle patiënten zijn in staat hier medewerking aan te verlenen, hetgeen weer een extra inspanning van de hulpverlener vraagt, het contact in stand te houden. Gezien caseload van veel behandelaren is dit momenteel een onbereikbaar ideaal.
Een ander manco van de Libermantraining is de begeleiding van de helpers. Tijdens de cursus is er slechts sprake van slechts enkele kennismakingsgesprekken. Tijdens de individuele begeleiding na het ontslag bleek dat er bij helpers een grote door ons onderschatte behoefte bestond aan meer kennis over het ziektebeeld en hoe hier mee om te gaan. Deze behoefte deed zich vooral gevoelen bij helpers die geworven waren via de krant. Bij moeders en vaders die als helper optraden, was veeleer het probleem een te grote persoonlijke en emotionele betrokkenheid. Het is nu eenmaal niet eenvoudig je volwassen kind achter de broek te zitten bij het innemen van medicatie of er op te wijzen dat er mogelijk een psychose dreigt aan komen. Niet alleen patiënten worstelen met de acceptatie van hun ziekte maar ook de ouders. Tevens kan tussen ouders en kinderen het probleem van een te hoge EE(ofwel Expressed Emotion) spelen. Hiermee worden de onderlinge eisen en verwachtingen bedoeld. Het is beken dat patiënten die een psychose hebben ondergaan niet goed opgewassen zijn tegen de geuite eisen en verwachtingen van hun dierbaren. Toch is de systematische werkwijze van Liberman een vooruitgang in de behandeling van chronisch psychiatrische patiënten. Persoonlijk heb ik als psycholoog de ervaring dat patiënten vaak nauwelijks hun probleem kunnen omschrijven en dat er te lang te weinig op een systematische manier geprobeerd werd, met name patiënten met een psychose uit te leggen hoe ze met hun ziekte moeten omgaan. Je vraagt je af waarom het zo lang geduurd heeft dat iemand deze kennis gebundeld heeft. Genoeg echter de Liberman module is laten we de liberman modules gebruiken en op zijn merites blijven beoordelen en aanpassen waar at nodig is. © Frank Strijthagen 2002 Literatuur
Goffman, Erving , Asylums; essays on the social situation of mental patients and other inmates. Anchor Books,New York, 1961)
websites:
Liberman Module Omgaan met psychotische symptomen
Liberman Module Omgaan met antipsychotische medicatie
SOCIAL SKILLS TRAINING




 Robert.Paul. Liberman(1937) is hoogleraar psychiatrie en directeur van het Clinical Research centrum for Schizophrenia and Psychiatric Rehabilitation van UCLA te Los Angeles in de V.S. Samen met zijn medewerkers ontwikkelde hij het Social and Independent Living Skills Program en als onderdeel daarvan de Liberman modules. Het doel van deze modules is de vaardigheid van de patiënt om te gaan met zijn psychotische aandoening, te vergroten.
Robert.Paul. Liberman(1937) is hoogleraar psychiatrie en directeur van het Clinical Research centrum for Schizophrenia and Psychiatric Rehabilitation van UCLA te Los Angeles in de V.S. Samen met zijn medewerkers ontwikkelde hij het Social and Independent Living Skills Program en als onderdeel daarvan de Liberman modules. Het doel van deze modules is de vaardigheid van de patiënt om te gaan met zijn psychotische aandoening, te vergroten. Erving Goffman een Canadees, Amerikaanse socioloog was in de jaren 50 van de vorige eeuw werkzaam in een groot psychiatrisch ziekenhuis, St Elisabeths Mental Hospital, waar 8000 patiënten waren opgenomen. Zijn observaties aldaar leidde tot het baanbrekende boek Asylums. In drie essays kaderde Goffman het leven van patiënten en medewerkers, binnen het begrip totaal instituut.
Erving Goffman een Canadees, Amerikaanse socioloog was in de jaren 50 van de vorige eeuw werkzaam in een groot psychiatrisch ziekenhuis, St Elisabeths Mental Hospital, waar 8000 patiënten waren opgenomen. Zijn observaties aldaar leidde tot het baanbrekende boek Asylums. In drie essays kaderde Goffman het leven van patiënten en medewerkers, binnen het begrip totaal instituut.
 Een totale instituut is een van de buitenwereld afgesloten woon- en werkplaats met een dag en nacht regime, waar een groot aantal personen met een vergelijkbare sociale positie aan is onderworpen. Voorbeelden van deze bijzondere vorm van een institutie zijn onder meer ziekenhuizen, sanatoria, psychiatrische instellingen, bejaardentehuizen, kostscholen, internaten, kloosters, schepen, kazernes en gevangenissen.
Doordat patiënten en medewerkers binnen dat regime geen keuzevrijheid hebben, vermindert of verdwijnt volgens Goffman, de individualiteit en privacy.
Een totale instituut is een van de buitenwereld afgesloten woon- en werkplaats met een dag en nacht regime, waar een groot aantal personen met een vergelijkbare sociale positie aan is onderworpen. Voorbeelden van deze bijzondere vorm van een institutie zijn onder meer ziekenhuizen, sanatoria, psychiatrische instellingen, bejaardentehuizen, kostscholen, internaten, kloosters, schepen, kazernes en gevangenissen.
Doordat patiënten en medewerkers binnen dat regime geen keuzevrijheid hebben, vermindert of verdwijnt volgens Goffman, de individualiteit en privacy.
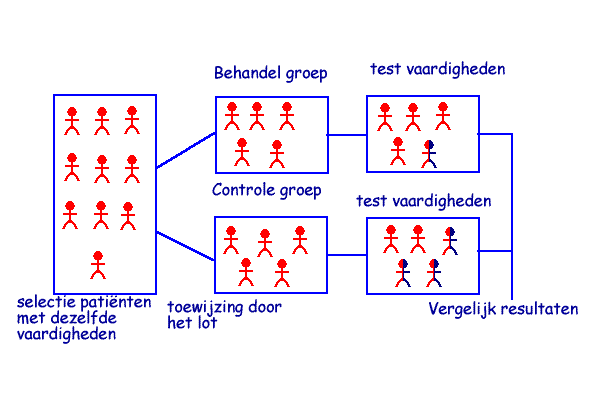 Een Randomized Controlled Trial of RCT, is een vorm van wetenschappelijk onderzoek waarbij een groep patiënten met een gelijk ziektebeeld en symptomen at random(willekeurig verdeeld wordt in twee groepen. die daarna beide een behandeling ondergaan. Een groep ondergaat de behandeling waarvan men de effecten wil vaststellen. De andere groep die een andere vorm van behandeling ondergaat noemt men de controlegroep. Na de behandeling worden beide groepen met dezelfde meetinstrumenten onderzocht. Wanneer er een verschil tussen beide groepen wordt gemeten betekent dat de behandeling een positief dan wel negatief effect heeft gehad.
websites:
Een Randomized Controlled Trial of RCT, is een vorm van wetenschappelijk onderzoek waarbij een groep patiënten met een gelijk ziektebeeld en symptomen at random(willekeurig verdeeld wordt in twee groepen. die daarna beide een behandeling ondergaan. Een groep ondergaat de behandeling waarvan men de effecten wil vaststellen. De andere groep die een andere vorm van behandeling ondergaat noemt men de controlegroep. Na de behandeling worden beide groepen met dezelfde meetinstrumenten onderzocht. Wanneer er een verschil tussen beide groepen wordt gemeten betekent dat de behandeling een positief dan wel negatief effect heeft gehad.
websites: